Seguridad de las vacunas contra la COVID-19 en pacientes con cáncer de la sangre
Actualización: 8 de octubre de 2021
En consonancia con los hallazgos anteriores sobre las dos dosis, las reacciones locales que se reportaron con más frecuencia después de una tercera vacuna contra la COVID-19 de tipo ARNm (Moderna o Pfizer) en pacientes con cáncer de la sangre fueron dolor en el brazo (57 %) y dolor en el lugar de la inyección (18 %). Las reacciones generalizadas más comunes fueron fatiga (31 %), dolor/molestia muscular (18 %) y dolor de cabeza (17 %). Las reacciones alérgicas, que incluyen sarpullido y falta de aliento, fueron poco comunes, y ocurrieron en menos del 1 % de los vacunados.
Estos resultados se basan en los informes de pacientes de más de 2,400 participantes en el Registro Nacional de Pacientes de LLS (en inglés) que recibieron una tercera dosis de las vacunas contra la COVID-19 de Moderna o Pfizer entre el 13 de agosto de 2021 y el 20 de septiembre de 2021.
“La mayoría de las reacciones a estas vacunas (con la tercera dosis incluida) son leves y transitorias”, afirmó la directora médica general de LLS, la Dra. Gwen Nichols. “Les recomiendo a todos los pacientes y sobrevivientes de cáncer de la sangre que se vacunen, incluida la tercera dosis, a menos que su médico les indique lo contrario”.
Recientemente, LLS informó que la mayoría de los pacientes con cáncer de la sangre se benefician de una dosis adicional de la vacuna contra la COVID-19. Lea más al respecto aquí.
Los CDC recomiendan usar la misma vacuna para las tres dosis, pero si la vacuna original no está disponible o no se sabe cuál es, se puede administrar cualquier vacuna. El tiempo de espera mínimo entre la segunda y la tercera dosis es de 28 días. Los pacientes y sobrevivientes de cáncer de la sangre deberían recibir la tercera dosis cuanto antes después de los 28 días.
(Publicado originalmente el 23 de abril de 2021)
Antecedentes y objetivo
Debido a la emergencia sanitaria creada por el virus de la COVID-19, la FDA de los Estados Unidos autorizó tres vacunas contra la COVID-19 mediante una Autorización de uso de emergencia (EUA, por sus siglas en inglés). Los ensayos clínicos de las vacunas se agilizaron y esencialmente excluyeron a las personas con un diagnóstico de cáncer actual o previo. Por lo tanto, se desconoce cómo pueden responder las personas con cáncer de la sangre a las vacunas contra la COVID-19.
El Registro Nacional de Pacientes de la Sociedad de Lucha contra la Leucemia y el Linfoma (en inglés), creado en honor a Michael Garil, está recopilando datos para proporcionar información más específica sobre cómo responden las personas con cáncer de la sangre al virus o a las vacunas contra la COVID-19. El Registro incluye pacientes y sobrevivientes con todos los tipos de cáncer de la sangre; los participantes incluyen a quienes están en tratamiento activo, en un período posterior al tratamiento o en un período de espera vigilante (sin tratamiento previo).
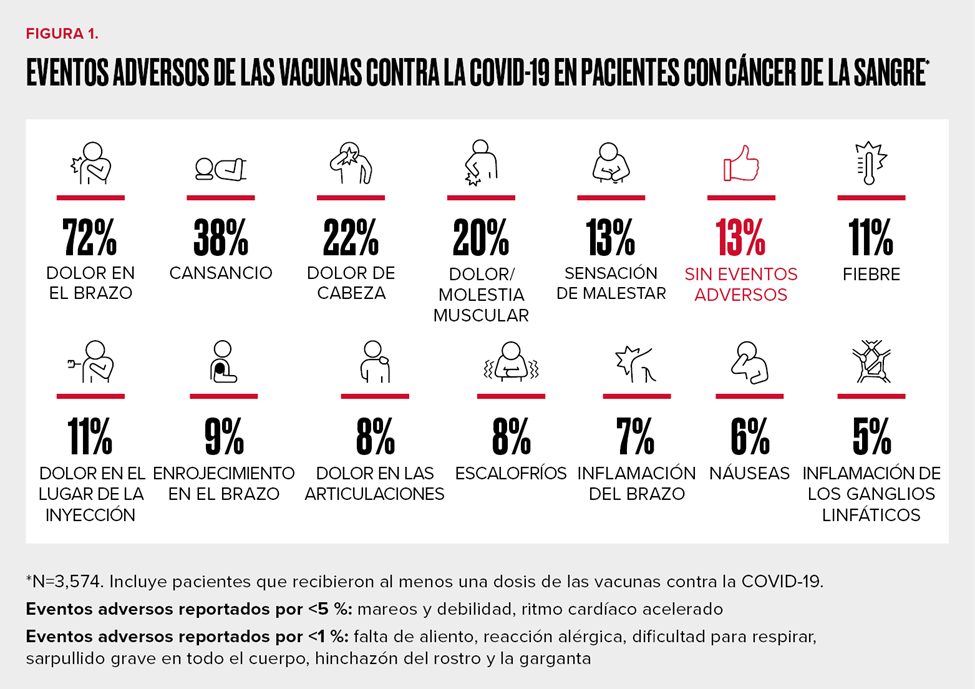
El informe preliminar incluye datos sobre los eventos adversos de las vacunas de 3,574 participantes del Registro que recibieron al menos una dosis de alguna de las vacunas contra la COVID-19 autorizadas hoy en día (BNT162b2 de Pfizer and BioNTech, mRNA-1273 de Moderna, JNJ-78436735 de Janssen Pharmaceuticals Companies de Johnson & Johnson). A cada paciente que iba a vacunarse también se le dio la oportunidad de dar muestras de sangre para analizar la proteína de la espícula de la COVID-19 y el anticuerpo neutralizante. Los datos del subgrupo de pacientes que aceptó participar estarán disponibles en el verano de 2021. (Actualización: el comunicado de prensa ahora está disponible aquí).
Resultados
Entre el 22 de febrero y el 8 de abril de 2021, 4,505 pacientes y sobrevivientes de cáncer de la sangre (edad promedio de 64 años) completaron una encuesta sobre sus experiencias con la COVID-19 y la vacunación. De todos ellos, 3,574 recibieron al menos una dosis de la vacuna y contaron su experiencia con los eventos adversos.
Los diagnósticos más comunes entre los encuestados fueron leucemia linfocítica crónica, linfoma no hodgkiniano, macroglobulinemia de Waldenström y mieloma. Una menor cantidad de pacientes tenía un diagnóstico de síndrome mielodisplásico, leucemia mieloide crónica, neoplasia mieloproliferativa y leucemia aguda.
La mayoría de los encuestados recibió la vacuna de Pfizer (53 %) o Moderna (44 %); el 2 % recibió la de JNJ y menos del uno por ciento recibió la de AstraZeneca (actualmente no tiene autorización de uso en los Estados Unidos) o no dijo el nombre de la vacuna. Los datos se reportan como un conjunto que incluye todas las vacunas.
Los eventos adversos comunicados por los pacientes del Registro fueron muy parecidos a los que se observaron en los estudios clínicos grandes, aleatorizados y controlados de voluntarios sanos, de 56 años en adelante.1,2
En consonancia con los ensayos, las reacciones locales que se reportaron con mayor frecuencia fueron dolor en el brazo (72 %) y dolor en el lugar de la inyección (11 %) (Figura 1). Las reacciones generalizadas que se reportaron con mayor frecuencia fueron fatiga (38 %), dolor de cabeza (22 %) y dolores musculares (20 %), seguidos de sensación de malestar (13 %) y fiebre (11 %). Más de 1 de cada 10 (13 %) informó que no tuvo ninguna reacción local o generalizada y menos del 1 % no lo sabía o no pudo recordarlo. Otros efectos secundarios importantes, pero menos comunes, incluyeron escalofríos (8 %), náuseas (6 %) y linfadenopatía (5 %). Las reacciones alérgicas, que incluyen sarpullido y falta de aliento, fueron poco comunes (<1 %).
Análisis
Estos son los primeros datos reportados del proyecto de la COVID-19 del Registro Nacional de Pacientes de LLS. Si bien la recopilación de los análisis de la información está en proceso, esta encuesta “real” de pacientes y sobrevivientes aporta información importante sobre los pacientes y sobrevivientes de cáncer de la sangre que se vacunaron de forma segura. Esto puede ayudar a brindar seguridad a quienes aún no se han vacunado y darles a los profesionales de atención médica importantes datos de seguridad iniciales específicos de esta población de riesgo.
Si bien el perfil de efectos secundarios de las vacunas actualmente autorizadas parece ser muy similar en los pacientes/sobrevivientes de cáncer de la sangre en comparación con el público en general, los reportes de linfadenopatía en 1 de cada 20 receptores de la vacuna pueden ser motivo de preocupación para los pacientes con cáncer de la sangre y sus profesionales médicos. Muchos pacientes con cáncer de la sangre suelen tener un agrandamiento de los ganglios linfáticos como evidencia de que su tumor está regresando. Si el agrandamiento de los ganglios linfáticos ocurre cerca del lugar de la inyección y desaparece, probablemente se deba a la vacunación. Sin embargo, cualquier cambio en los ganglios linfáticos en un paciente con cáncer de la sangre se debe analizar con el profesional médico encargado de la atención oncológica del paciente.
Brindar tranquilidad sobre la seguridad de las vacunas será importante, ya que una encuesta reciente de más de 6,000 pacientes con cáncer de la sangre que realizaron LLS, Boston University Questrom School of Business y The Behaviouralist, una consultora de investigación con base en Londres, reveló que aproximadamente uno de cada cinco pacientes con cáncer de la sangre es reticente a administrarse la vacuna contra la COVID-19. Los motivos más comunes de las dudas sobre la vacuna fueron inquietudes sobre los efectos secundarios y una creencia de que las vacunas no se han analizado adecuadamente.
Si bien estos datos preliminares parecen confirmar que la seguridad y la tolerabilidad de las vacunas son similares en pacientes y sobrevivientes de cáncer de la sangre en comparación con las personas sin antecedentes de cáncer, aún se deben responder preguntas importantes acerca de la eficacia de las vacunas para producir inmunidad
en estos pacientes. El Registro Nacional de LLS actualmente está recopilando estos datos importantes. Mientras tanto, para una enfermedad tan mortal como la COVID-19, cualquier tipo de protección que brinden las vacunas es mejor que ninguna, especialmente para los pacientes con cáncer de la sangre que tienen un riesgo más alto de complicaciones y de muerte por infección por el virus de la COVID-19 que quienes no tienen cáncer.3-6
Para obtener más información, consulte nuestra Página de recursos sobre la COVID-19.
REFERENCIAS
- Polack FP, Thomas SJ, Kitchin N, et al., Safety and efficacy of the BNT162b2 mRNA Covid-19 vaccine. N Engl J Med. 2020; 383 (27):2603-2615.
- Baden LR, El Sahly HM, Essink B, et al. Efficacy and safety of the mRNA-1273 SARS-CoV-2 vaccine. N Engl J Med. 2021; 384(5): 403-416.
- Metha V, Goel S, Kabarriti, R. Case fatality rate of cancer patients with COVID-19 in a New York hospital system. Cancer Disc. 2020; 10(7): 935-941.
- Vijenthira A, Gong IY, Fox TA, et al. Outcomes of patients with hematologic malignancies and COVID-19: a systematic review and meta-analysis of 3377 patients. Blood. 2020;136(25):2881-2891.
- Lee LYW, Cazier J-B, Starkey T et al. COVID-19 prevalence and mortality in patients with cancer and the effect of primary tumor subtype and patient demographics: a prospective study. Lancet Oncol. 2021; 21: 1309-1316.
- Passamonti F, Cattaneo C, Arcaini L, et al. Clinical characteristics and risk factors associated with COVID-19 severity in patients with haematological malignancies in Italy: a retrospective, multicentre, cohort study. Lancet Haematol. 2020;7(10):e737-e745. (en inglés)